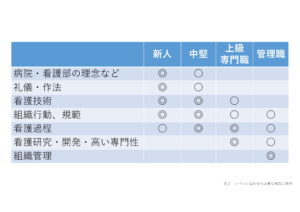
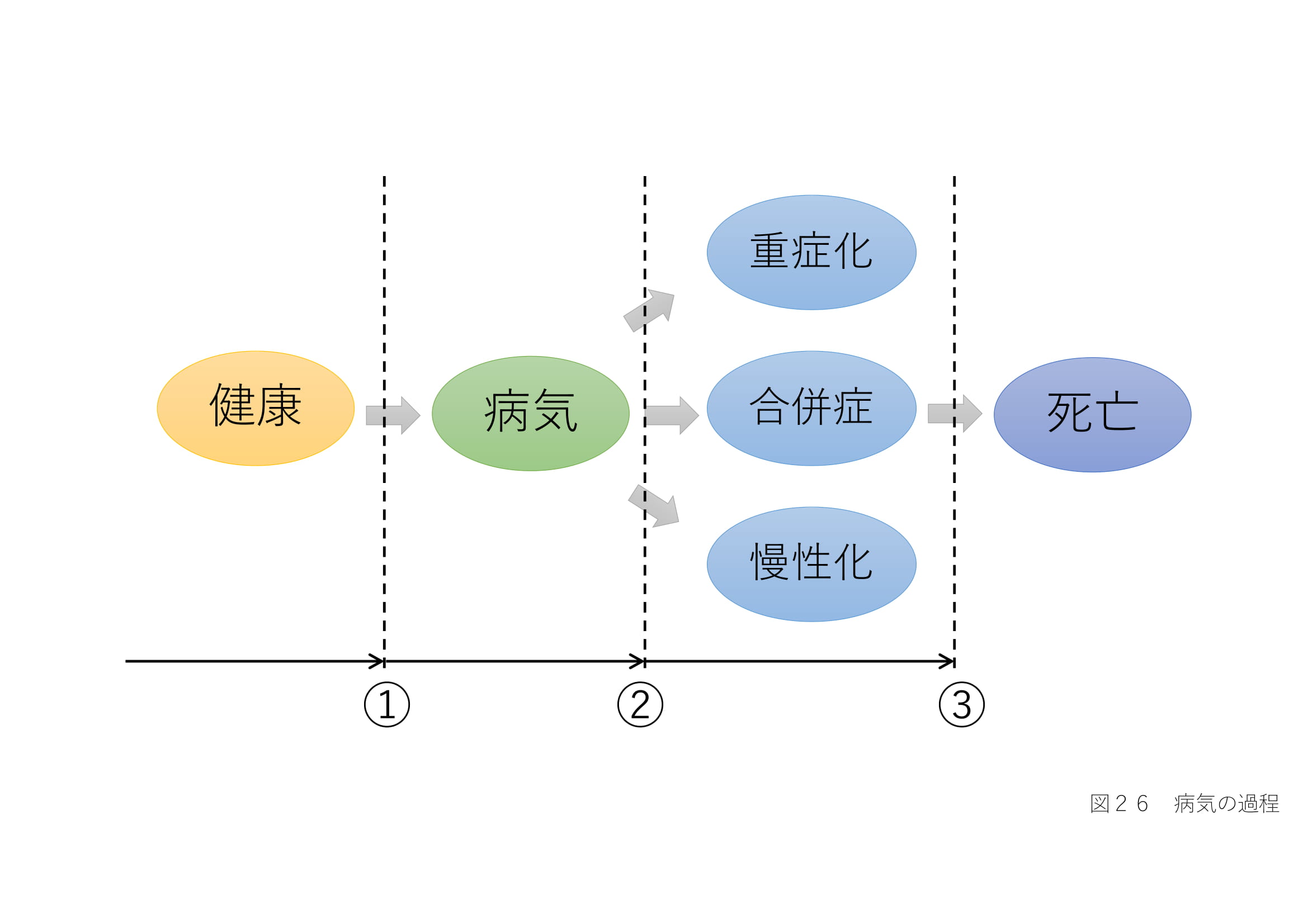
安全管理は、医療機関にとって大きな課題である。病気やけがが良くなっても医療事故により、入院期間が延びてしまっては、本末転倒です。医療における安全管理は、1999年の「患者取り違え事故」から社会の関心が高まった。その後、診療報酬上で安全管理委員会を設置することが定められたり、医療法上に規定されたりと、総合的な対策が取られています。また、医療機関におけるリスクマネジメントとして、医療事故の分析が始まり、事故を未然に防ぐ医療安全管理へと移行ている。医療事故に対する取り組みは、日本全国の医療機関を巻き込んだ財団法人日本医療機能評価機構の医療事故情報収集等事業により、インシデント、アクシデント、医療事故が収集され、分析されている。日本総合病院でも、インシデントやアクシデント、医療事故が減少していないことが課題となっている。果たして、医療事故はなくなるのであろうか。
本日は、安全管理委員会が開かれている。病院長をはじめ、外科部長、看護部から根田師長と奈須、各部門から委員が出席している。これから、インシデント、アクシデントレポートの報告があり、インシデント、アクシデントを減らすための方策について話し合うことになっており、会議は長引きそうです。
山本:今月の安全管理委員会を始めたいと思います。本日は、インシデントとアクシデントを抜本的に減らす方策について議論したいと思います。先ずは、インシデント、アクシデントレポートについて報告をお願いします。
根田:私が受け持つ病棟では、①医師からの口頭指示を聞き間違えたことによる薬剤の取り違い、②点滴患者の取り違いがありました。①については、院内のルールで”口頭指示を出さない”ということになっているのですが、主治医が帰った後に、患者の状態が悪くなり、電話で指示をもらったことが原因です。これは夜勤帯に入り、病棟が手薄になった時間帯の出来事でした。薬剤を薬剤部に取りに行った時に、薬剤部で指摘を受けて気がつきました。
上村:薬剤部は、なぜ気がついたのですか?
岡田:薬剤部長が気づいたのですが、たまたま、薬剤部長が病棟で薬剤指導を行っている患者だったようです。患者さんの疾患に対して、ありえないような薬剤処方だったと言っていました。気づいた後に、薬剤部長から主治医の先生に連絡し、処方を確認し、口頭指示を聞き間違っていたことが分かりました。実際には、内服薬と注射薬の違いがあったので、間違えることはないと思います。
山本:レポートには、ゾビラックスとゾラデックスを間違えたとありますが、そういった勘違いはありますか?
根田:帯状疱疹などの抗ウィルス剤と閉経前乳がんなどのホルモン剤なので、気がつくはずです。今回は、夜勤帯であったことと、急変患者がいたことで人が足りなかったことが間違いの原因になったようです。
奈須:以前に、病棟で指示を取り違えた人がいました。その時は指示内容に不安があったため、病棟の薬剤師に確認したので、インシデントになりませんでした。
岡田:薬剤は、年々インシデントの数が増えています。似たような名前が増えていますので、時には、処方について質問することがあります。薬剤のミスを防ぐことが薬剤師の仕事だと思います。病院によっては、病棟に薬剤師を配置しているところが増えているので、薬剤に関するミスは、減少していくものと考えます。
山本:当院でも病棟に薬剤師を配置することが望まれます。院長先生、どうでしょうか?
上村:薬剤師を増員して、来期には、何とかしたいですね。まずは、病棟の服薬指導を入院患者全員に行いたいですね。収入の面からのアプローチではなく、安全管理の面からすべての入院患者に薬剤師が関わってほしいです。
山本:次に、インシデント・アクシデントレポートが減少しない点について、検討したいと思います。まず、なぜ、インシデントとアクシデントは、減らないのでしょうか?
根田:人間がミスをする確率は同じで、ミスが起きることを想定しなければならないと、「To Err Is Human」という本に書かれていますで。ですから、事故が起こらない環境が必要だということです。例えば、間違いやすい名前の薬は、名前を変えると言ったことや、ミスを誘発するような業務手順は、業務手順そのものを見直すといったことがあります。財団法人日本医療機能評価機構の年報を見るとインシデントやアクシデントの数は、減っていませんが、死亡するような重篤な事故は減少しています。当院でもじっくり医療安全について取組み、現場にフィードバックしていけばよいのではないでしょうか。
山本:確かに、すぐに、効果が表われたら、今までやってきたことに自信がなくなるね。ほかに誰か、提案はないですか?
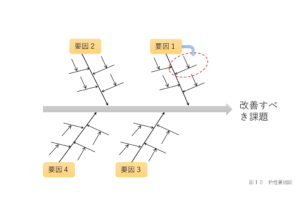
石崎:RCA(Root Cause Analysis)という、根本原因を分析するツールがあります。このRCAに基づいた分析で頻出のインシデントやアクシデントで行ってはいかがでしょうか?それには、まず、RCAの研修を受けた方がよいと思います。
上村:研修に出すのは、いいけど、RCAってどんなツールなんだい?
石崎:元々は、日本の製造業の特性要因図といわれる、品質改善のためのツールです。これを使って、医療事故の分析をします。特性要因図は、フィッシュボーンダイアグラムとも呼ばれ、QC活動の報告会でもよく見られる、魚の骨のようなものです。いくつかの軸に沿って、より細かく書いていくことにより、どのような問題があり、どのように改善すればいいのかが分かります。
上村:あれを使って、分析するんだね。それじゃぁ、研修行かなくてもできるかなぁ。
石崎:一度、誰かが研修に行き、技術を習得した方がいいと思います。
上村:OK。それでは、石崎君、研修に行ってきてください。
山本:話を戻しますが、そういえば、当院も重篤な事故は起きていないですね。アクシデントも減っているようです。それでは、石崎君に研修へ行ってもらい、病院の安全管理へのブラッシュアップをしましょう。本日は、これで終わりにします。
インシデントやアクシデントのレポートが減少しない病院が多いのではないでしょうか。これはあたり前のことなのかもしれません。レポートの中身を見て、いつまで経っても同じようなミスばかりでは、困りますが、違う内容のインシデントやアクシデントであれば、着実に、病院は進歩しているはずです。同じようなミスが多い病院は、安全管理委員会の委員が頑張っていないのか、職員が安全管理に興味がないのかどちらかです。一度、病院内を観察してみてください。